Người bệnh tự dùng kháng sinh điều trị không hợp lý, kéo dài không chỉ làm bệnh nặng thêm mà còn khiến vi khuẩn kháng thuốc dẫn đến khả năng không có thuốc chữa trị.
Nguy hiểm khi khuẩn kháng thuốc
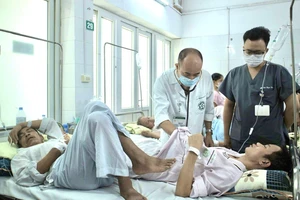
Ngày 3-11, tại BV Bạch Mai, bệnh nhi Nguyễn Quang Đ. (12 tuổi) ở Nam Định, đang điều trị trong tình trạng viêm phổi nặng. Bệnh nhân nhập viện trong tình trạng sốt, khó thở, tím tái, lơ mơ do sốc nhiễm khuẩn. Theo bác sĩ, bệnh nhân được điều trị theo đúng phác đồ nhưng bệnh không thuyên giảm. Kết quả làm kháng sinh đồ cho thấy trẻ kháng đa phần với kháng sinh đang dùng. Các bác sĩ phải chuyển sang kháng sinh thế hệ cuối là cephalosporin, rất đắt tiền. Qua tìm hiểu, gia đình cho biết nhiều lần trẻ bị sốt, ho, cảm lạnh… đã tự ra hiệu thuốc gần nhà mua thuốc về uống.
Cũng tại bệnh viện này, bệnh nhi Nguyễn Văn Lợi (14 tuổi) ở Hà Nội phải điều trị kéo dài gần hai tháng tại khoa Nhi vì kháng kháng sinh. Lợi nhập viện trong tình trạng sốt cao, mạch nhanh, hạ huyết áp, suy hô hấp, tổn thương phổi…, được các bác sĩ chẩn đoán bị nhiễm trùng huyết do vi khuẩn tụ cầu. PGS-TS Nguyễn Tiến Dũng, nguyên Trưởng khoa Nhi BV Bạch Mai, cho biết bệnh nhân được thở máy và sử dụng lần lượt các thế hệ kháng sinh thứ nhất (Oxacicllin) và thứ hai (Vancomycin) để tiêu diệt vi khuẩn tụ cầu nhưng không có kết quả dù Vancomycin ít ghi nhận trường hợp kháng thuốc. Các bác sĩ đã quyết định cho bệnh nhân sử dụng loại kháng sinh thế hệ thứ ba là Linezolid thì thấy có đáp ứng với thuốc, tuy nhiên lúc này bệnh đã bị biến chứng phổi, tràn khí và mủ ra ngoài màng phổi.
“Nhiễm khuẩn tụ cầu hiện chỉ có ba nhóm kháng sinh để chữa trị. Thông thường, đối với vi khuẩn tụ cầu việc điều trị khá đơn giản nhưng với bệnh nhân này thì việc điều trị rất khó khăn. Nếu đến nhóm thứ ba cũng kháng thuốc thì điều trị sẽ rất tốn kém, thậm chí người bệnh có thể không qua khỏi vì không đáp ứng điều trị” - TS Dũng nói.
Trường hợp anh Đặng Văn Chuẩn (33 tuổi, Hà Nội) đang điều trị lao phổi tại khoa Lao hô hấp BV Phổi Trung ương cũng là một điển hình. Anh Chuẩn được chẩn đoán là mắc lao thể nặng, siêu kháng thuốc chống lao. Nguyên nhân là do bệnh nhân bỏ giữa chừng, không tuân thủ phác đồ điều trị của bác sĩ. Bệnh nhân ho ra máu, có khả năng nguy hiểm tính mạng, thời gian điều trị dài và rất khó khăn.

Bệnh nhân Nguyễn Quang Đ., quê Nam Định, đang điều trị tại BV Bạch Mai trong tình trạng viêm phổi nặng do vi khuẩn kháng thuốc. Ảnh: Huy Hà
Mua kháng sinh dễ như mua rau
Theo khảo sát của Cục Quản lý khám, chữa bệnh - Bộ Y tế, việc mua bán thuốc kháng sinh ở các hiệu thuốc cho thấy nhận thức về kháng sinh và kháng kháng sinh của người bán thuốc và người dân còn rất thấp. Trong số gần 3.000 nhà thuốc được khảo sát thì có tới 88% hiệu thuốc ở thành thị và 91% hiệu thuốc ở nông thôn bán kháng sinh không có đơn. Thậm chí nhiều người sử dụng kháng sinh đối với trường hợp bệnh lý không do nhiễm khuẩn gây ra (qua khảo sát có 20% mua thuốc kháng sinh để điều trị ho), sử dụng không đúng liều lượng, hàm lượng và thời gian... Theo PGS-TS Nguyễn Tiến Dũng, việc sử dụng quá liều, dưới liều hoặc lạm dụng thuốc kháng khuẩn đều gây ra tình trạng kháng thuốc, tạo điều kiện thuận lợi cho các vi khuẩn kháng thuốc xuất hiện, biến đổi và lây lan.
“Việc mua bán kháng sinh tại các hiệu thuốc ở nước ta hiện nay dễ như mua rau. Người Việt cũng có thói quen sử dụng kháng sinh như ăn cơm, hễ ốm là tự ra hiệu thuốc mua kháng sinh về uống, rất nguy hiểm” - ông Dũng cảnh báo. Ngoài ra thói quen tự chữa trị và “bắt chước” đơn thuốc của người dân dẫn đến tình trạng sử dụng kháng sinh tùy tiện, góp phần làm gia tăng vi khuẩn kháng thuốc.
Còn theo PGS-TS Nguyễn Viết Nhung, Giám đốc BV Phổi Trung ương, nguyên nhân xuất hiện số ca đa kháng lao cao thứ 14 thế giới là do thuốc chống lao ở đâu mua cũng được.
Bệnh sẽ không có thuốc chữa!
PGS-TS Lương Ngọc Khuê, Cục trưởng Cục Quản lý khám, chữa bệnh - Bộ Y tế, cho rằng kháng thuốc đang làm giảm hiệu quả điều trị các bệnh nhiễm trùng. Nếu không có những biện pháp khẩn cấp, con người sẽ tiến dần tới kỷ nguyên “hậu kháng sinh”, khi các căn bệnh nhiễm trùng thông thường hay những thương tích đơn giản, vốn có thể điều trị dễ dàng, sẽ lại gây chết người như khi chưa hề có kháng sinh. Hàng loạt bệnh nguy hiểm trở nên khó kiểm soát do tình trạng kháng thuốc của vi khuẩn, virus, ký sinh trùng và nấm.
“Gánh nặng do kháng thuốc ngày càng tăng do chi phí điều trị tăng, ngày điều trị kéo dài, ảnh hưởng đến sức khỏe người bệnh, cộng đồng và sự phát triển chung của xã hội. Trong tương lai, các quốc gia có thể phải đối mặt với khả năng không có thuốc để điều trị hiệu quả các bệnh truyền nhiễm nếu không có các biện pháp can thiệp phù hợp” - ông Khuê lo lắng.
| Một triệu chữ ký ủng hộ phòng, chống kháng thuốc Từ ngày 16 đến 22-11, Bộ Y tế phát động và triển khai tuần lễ truyền thông phòng, chống kháng thuốc và tổ chức lấy một triệu chữ ký của người dân ủng hộ việc phòng, chống kháng thuốc tại Việt Nam. Dịp này, Tổ chức Y tế Thế giới (WHO) tại Việt Nam cũng lập trang fanpage trên Facebook “Tuần lễ kháng thuốc kháng sinh 2015 - AMR Week 2015 Viet Nam” nhằm thu hút sự quan tâm của cộng đồng. DUY TÍNH Báo cáo Thực trạng kháng sinh của BV Bệnh Nhiệt đới Trung ương mới đây cho thấy tình trạng kháng kháng sinh của Việt Nam đang ở mức báo động. Tỉ lệ kháng với kháng sinh carbapenem, nhóm kháng sinh mạnh nhất hiện nay lên đến 50%, đặc biệt là các vi khuẩn gram âm. Theo số liệu báo cáo của 15 bệnh viện trực thuộc Bộ, bệnh viện đa khoa tỉnh ở Hà Nội, Hải Phòng, Huế, Đà Nẵng, TP.HCM… về sử dụng kháng sinh và kháng kháng sinh cho thấy có 30%-70% vi khuẩn gram âm đã kháng với cephalosporin thế hệ 3 và thế hệ 4, gần 40%-60% kháng với aminoglycosid và fluoroquinolon. Gần 40% chủng vi khuẩn Acinetobacter giảm nhạy cảm với imipenem. Tổ chức Y tế Thế giới xếp Việt Nam vào danh sách các nước có tỉ lệ kháng thuốc kháng sinh cao nhất thế giới. |