Tình hình dịch bệnh diễn tiến rất phức tạp (tốc độ lây lan nhanh, diễn tiến bệnh nặng, tử vong tăng) và thay đổi tùy từng địa phương. Mỗi tỉnh, thành phố tuỳ theo tình hình đưa ra mô hình tổ chức điều trị ít nhiều khác nhau. Hiện mô hình điều trị của TP.HCM là tháp 5 tầng (trước đây là 4 tầng), của Bình Dương là 3 tầng, của Hà Nội là 4 tầng.

Khoa cấp cứu bệnh nhân COVID-19 tại BV Chợ Rẫy. Ảnh: Nguyệt Nhi
Mô hình này quan tâm đến công tác điều trị cho người bệnh trong cơ sở y tế, nhưng ít quan tâm đến khả năng tiếp cận y tế của người dân khi cần hỗ trợ.
Hiện chưa có một nghiên cứu nào cho thấy mô hình nào là tối ưu. Chỉ thấy tỉ lệ tử vong đang tăng dần và rất nhiều than phiền từ người dân và các bác sĩ tư vấn rằng rất khó khăn để người bệnh được nhận vào các cơ sở y tế điều trị thuộc các tầng tháp điều trị của mô hình, chứng tỏ mô hình này chưa ổn.
Vì vậy, theo tôi, các nhà quản lý, lãnh đạo ngành y tế cần đánh giá liên tục mô hình điều trị để điều chỉnh nhằm đạt được mục tiêu: Tỉ lệ tử vong thấp nhất có thể; Khả năng tiếp cận y tế và được hỗ trợ của người dân nhanh và cao nhất.
Tôi xin phép phân tích mô hình điều trị của TP. HCM để tìm cách cải thiện sao cho hiệu quả hơn.
Mô hình tháp 5 tầng chưa ổn
Mô hình tháp 5 tầng của Tp.HCM có đặc điểm là phân tầng theo mức độ nặng nhẹ của bệnh. Kiểu phân tầng này có ưu điểm là thuận lợi cho công tác tổ chức nhân sự, trang thiết bị máy móc và chăm sóc bệnh nhân khi số lượng bệnh nhân không quá nhiều, nhưng hiện nay mô hình này đang dần bộc lộ những điểm yếu sau:
Thứ nhất, các cơ sở y tế trong mỗi tầng không đủ chỗ cho bệnh nhân COVID.
Hiện ở TP. HCM chỉ có một số cơ sở y tế và bệnh viện (chứ không phải tất cả) được chọn hoặc được xây dựng thêm để tiếp nhận bệnh nhân COVID. Khi số bệnh nhân tăng lên nhiều, số cơ sở này trở nên quá tải và từ chối tiếp nhận người bệnh, dẫn tới nhiều bệnh nhân tử vong trước nhập viện hoặc tỉ lệ tử vong cao do nhập viện quá trễ. Trong khi đó khá nhiều các bệnh viện còn lại (công lập và ngoài công lập) không nhận bệnh nhân COVID, (có số giường bệnh dao động từ 200-1000 giường) nhưng hiện không sử dụng hết công suất, thậm chí chỉ còn bằng 1/4 - 1/3 của bình thường, vì các bệnh nhân thông thường từ các tuyến tỉnh không chuyển lên tuyến TP. HCM nữa.
Thứ hai, khả năng tiếp cận hệ thống y tế đối với bệnh nhân COVID quá khó, chậm trễ và không hiệu quả.
Trước khi dịch COVID xảy ra, đặc biệt là ở TP.HCM, khi có vấn đề sức khoẻ, nơi người dân tiếp cận đầu tiên không phải là trạm y tế phường, mà là các phòng khám tư của các bác sĩ (giống như bác sĩ gia đình ở các nước phương tây) hoặc các phòng khám đa khoa tư nhân hoặc công lập. Khi bệnh nặng hơn, họ vào các bệnh viện tư hoặc công lập (ở quận, huyện, thành phố). Khi dịch COVID xảy ra, hầu như tất cả hệ thống phòng khám tư nhân đều ngưng hoạt động vì hễ nếu có bệnh nhân COVID vào thì toàn bộ phòng khám bị phong toả và nhân viên y tế bị cách ly. Trừ một số ít bệnh viện tách đôi có nhận bệnh nhân COVID. Bệnh nhân chỉ còn cách liên lạc với bác sĩ của mình qua điện thoại, còn trạm y tế phường thì không thể đáp ứng được nhu cầu của người bệnh cả về số lượng lẫn chất lượng và cũng bị phong toả khi tiếp xúc với F0.
Trong khi đó, các cơ sở thu dung, các bệnh viện nhận điều trị cho bệnh nhân COVID ở mỗi tầng không được phân bố đều trong các quận huyện, và hầu như xa trung tâm thành phố. Ngoài ra người dân không được phép đi thẳng vào những nơi này, trong khi các cơ sở y tế địa phương như trạm y tế phường, các phòng khám, các bác sĩ gia đình gặp rất nhiều khó khăn khi muốn liên hệ chuyển bệnh nhân đến những nơi này, thực tế là đều bị từ chối trong vô vọng. Điều này dẫn tới nhiều trường hợp nặng và tử vong trước nhập viện hoặc ngay sau nhập viện vì quá trễ.
Thứ ba, nguồn lực y tế hoạt động không hiệu quả.
Tại các bệnh viện ở tầng 3, 4 gặp khó khăn về nhân lực và vật lực: thiếu trang thiết bị đặc biệt là trang thiết bị dùng trong hồi sức, số lượng bác sĩ làm hồi sức không đủ, vì trước đây họ không nhận quá nhiều bệnh nhân nặng như hiện tại, do số lượng các bệnh viện thuộc tầng 3, 4 không nhiều, không phủ hết các quận huyện.
Các bệnh viện thuộc tầng 2 đều mới thành lập, nguồn nhân lực từ nhiều nơi, thậm chí lãnh đạo các bệnh viện này thuộc nhiều chuyên khoa khác không phải nội khoa (răng hàm mặt, mắt, tai mũi họng, da liễu …) và không có chuyên môn về hồi sức bệnh nặng. Trong y khoa làm việc theo đội nhóm, phối hợp ăn ý nhau là chìa khoá cho mọi thành công. Với kiểu lắp ráp đội hình như thế này trong tình huống khó khăn, chưa qua huấn luyện sẽ là khó khăn lớn trong việc phát hiện kịp thời các trường hợp trở nặng, xử trí ban đầu hiệu quả trước khi chuyển lên tầng trên.
Trong khi đó các cơ sở y tế thuộc tầng 1 như trạm y tế phường, các bác sĩ tham gia điều trị F0 tại nhà hiện rất lúng túng do: (1) không đủ nhân lực chăm sóc cho quá nhiều bệnh nhân, mỗi trạm y tế phường thường chỉ có 1 bác sĩ, nếu đi đến nhà người bệnh, thì không ai trực ở trạm, (2) trước dịch các bác sĩ ở trạm y tế không có cơ hội chăm sóc những bệnh nhân nặng, sẽ rất lúng túng trong nhận diện và xử trí bệnh nhân trở nặng, (3) đặc biệt rất khó khăn trong chuyển bệnh nhân đến các bệnh viện vì không được nhận, và luôn nhận được câu trả lời từ trung tâm cấp cứu 115 là phải có bệnh viện nhận thì trung tâm mới hỗ trợ, (4) bác sĩ trạm y tế phường không trực đêm, ngoài giờ hành chánh người bệnh cần hỗ trợ cấp cứu thì không tiếp cận được.
Còn các bệnh viện ở tầng 5 nhận bệnh nhân nặng, hiện đang được bổ sung thêm nhưng chắc chắn sẽ nhanh chóng quá tải nếu các tầng dưới để bệnh nhân trở nặng quá nhiều. Bệnh viện tầng 5 lại đòi hỏi trang thiết bị nhiều và nhân lực phải giỏi về hồi sức nhưng cả 2 yêu cầu này đều chưa đáp ứng được nên tốt nhất là hạn chế tối đa số lượng bệnh nhân phải chuyển đến tầng này bằng cách cải thiện chất lượng và số lượng của các tầng dưới.
Thứ 4, hiện các cơ sở y tế thuộc các tầng nhận được hỗ trợ từ các tỉnh thành trong cả nước, nhưng dịch đã lan và tiến triển nhiều ở các tỉnh thành. Nếu các tỉnh thành rút nhân viên y tế thì bài toán tối ưu hoá nguồn nhân lực là vấn đề lớn của TP. HCM.
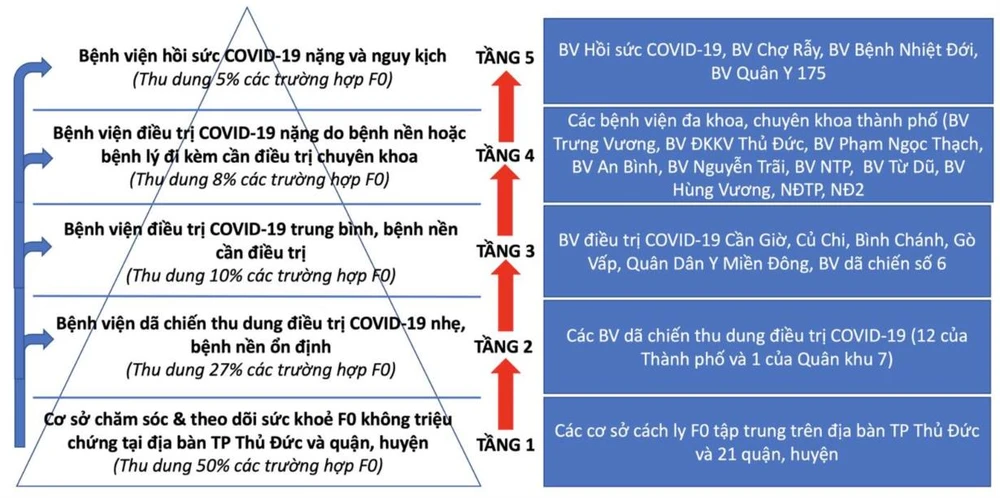
Mô hình điều trị tháp 5 tầng đang áp dụng tại TP.HCM. Ảnh: TL
Cải thiện tháp 5 tầng ra sao?
Để cải thiện các vấn đề này tôi nghĩ cần cải thiện mô hình tháp 5 tầng để đạt được mục tiêu hiện tại của phòng chống dịch và sẽ duy trì bền vững mô hình này khi có một loại dịch bệnh khác đồng thời có thể tự lực được khi các lực lượng hỗ trợ rút khỏi TP. HCM.
Mô hình tháp mới này có 4 tầng và hoàn toàn dựa trên hệ thống tổ chức y tế sẵn có của TP. HCM từ trước dịch.
- Tầng 1: tất cả các trạm y tế phường, phòng khám tư nhân, phòng khám đa khoa công lập và tư nhân nên được khuyến khích hoạt động lại và được tập huấn chăm sóc bệnh nhân COVID không triệu chứng và có triệu chứng nhẹ.
- Tầng 2: tất cả các bệnh viện quận, huyện (công lập và tư nhân) đều phải tiếp nhận bệnh nhân COVID đến khám, cho nhập viện những bệnh nhân cần hỗ trợ hô hấp tối thiểu (thở oxy qua canulla, qua máy thở không xâm lấn) hoặc cần hỗ trợ điều trị bệnh nền.
- Tầng 3: các bệnh viện thành phố (công lập và tư nhân) nằm rải rác trong các quận huyện đều phải tiếp nhận bệnh nhân COVID đến khám hoặc được chuyển từ tầng 2 cùng quận, nhận bệnh nhân cần hỗ trợ hô hấp ở mức cao hơn (thở máy xâm lấn) và điều trị bệnh nền không ổn định.
- Tầng 4: các bệnh viện chuyên sâu hồi sức hô hấp, tuần hoàn tiếp nhận bệnh nhân COVID rất nặng cần hỗ trợ hô hấp, tuần hoàn cao nhất (thở máy xâm lấn, ECMO, lọc máu).
Khi lãnh đạo ngành y tế và thành phố yêu cầu tất cả các cơ sở y tế trong thành phố đều phải tiếp nhận cả bệnh nhân không COVID và bệnh nhân COVID, cả ở ngoại trú và nội trú sẽ dẫn tới:
- Người bệnh COVID có thể tiếp cận sớm và nhanh với hệ thống y tế gần nhất để được hướng dẫn, chăm sóc và theo dõi, cả công lập và tư nhân. Hệ thống này đã rất quen thuộc với bệnh nhân từ trước khi có dịch. Bệnh nhân nhẹ sẽ cho về theo dõi tại nhà, bệnh nhân nặng hơn sẽ được cho nhập viện điều trị, khi cần chính bệnh viện sẽ hội chẩn chuyển tuyến trên hoặc xin ý kiến điều trị tiếp như trước đây đã làm đối với các bệnh lý khác. Bệnh nhân sẽ không bị từ chối khi đến bất kỳ cơ sở y tế nào và chia đều ra không tập trung ở một vài chỗ.
- Huy động được tối đa giường bệnh và nhân lực y tế dành cho bệnh nhân covid, tăng hiệu suất sử dụng giường bệnh hiện nay, tránh tình trạng có nhiều giường trống trong các bệnh viện (công lập và tư nhân), trong khi nhiều bệnh nhân covid phải tử vong tại nhà hoặc trên đường ngay cả khi họ có điều kiện kinh tế để nằm tại các bệnh viện tư. Từ đó giảm nhẹ gánh nặng cho các cơ sở y tế và bệnh viện được chọn lựa điều trị covid hiện nay.
- Nhân viên y tế không phải di chuyển đến những nơi khác, làm việc tại chỗ quen thuộc và làm việc nhóm ăn ý với nhau. Việc điều động và huấn luyện nhân lực giữa khu bệnh covid và không covid trong nội bộ sẽ dễ dàng hơn cho lãnh đạo tại các cơ sở y tế.
- Khi đó các bệnh viện dã chiến mới thành lập sẽ thuộc tầng 2 và chia đều cho các quận huyện để thu dung bệnh nhân vào nếu bệnh viện quận huyện quá tải. Các bệnh viện này sẽ chịu sự quản lý của các bệnh viện quận, huyện; nếu thiếu nhân lực thì sẽ yêu cầu hỗ trợ cho tầng này.
- Việc tính toán nhu cầu và sử dụng tối ưu các trang thiết bị tại các cơ sở y tế sẽ dễ dàng hơn, vì đã sẵn có kinh nghiệm sử dụng, bảo trì máy móc, chỉ cần tăng thêm cơ số.
Để thực hiện được điều này các cơ sở y tế thuộc tầng 1,2,3,4 chỉ cần thiết lập 2 vùng: vùng xanh (dành cho bệnh nhân không phải COVID) và vùng đỏ (dành cho bệnh nhân COVID). Riêng khu vực phòng khám ngoại trú có thêm vùng vàng dành cho nhóm bệnh nhân nghi ngờ, chờ kết quả xét nghiệm.
Kiểu hoạt động này cả châu Âu hiện nay đang thực hiện và không phân biệt bệnh viện COVID với không COVID. Sở y tế sẽ phân công các bệnh viện thành phố thuộc tầng 3 phụ trách nhận bệnh nhân thuộc quận nào để liên thông giữa tầng 2 và 3. Hiện tất cả nhân viên y tế đều được chủng ngừa, đều biết cách phòng hộ cho bản thân, được thử xét nghiệm nhiễm COVID mỗi tuần, nên không nhất thiết cứ tiếp xúc F0 là phong toả khoa, bệnh viện hay cách ly toàn bộ nhân viên y tế nếu họ tuân thủ các biện pháp phòng hộ.
Tôi hy vọng với mô hình này người bệnh COVID sẽ không phải lo lắng vì khi đến đâu cũng bị từ chối, các nhân viên y tế tuyến phường, quận, huyện, thành phố sẽ làm việc lại như trước đây, không phải chạy loanh quanh di chuyển nhiều nơi, xin xỏ nhiều chỗ mà kết quả lại không đạt như mong muốn và giải quyết được khó khăn cơ bản nhất dẫn tới tử vong là bệnh nhân nặng bị các bệnh viện từ chối, không được cấp cứu kịp thời.
| 4 chỉ số giúp đánh giá hiệu quả mô hình điều trị: Việc đánh giá hiệu quả của các mô hình điều trị phải được thực hiện định kỳ và liên tục. Những chỉ số sau đây sẽ giúp đánh giá: - Tỉ lệ tử vong chung do covid-19 tại mỗi địa phương. - Tỉ lệ tử vong tại mỗi tầng trong tháp điều trị (tử vong trong cơ sở y tế, tử vong trước khi nhập viện, tử vong trong vòng 24 giờ sau khi nhập viện). - Tỉ lệ tử vong tại nhà. - Tỉ lệ người dân nhận được hỗ trợ y tế khi có nhu cầu. - Thời gian từ lúc người dân liên lạc với các cơ sở y tế đến khi nhận được hỗ trợ. |